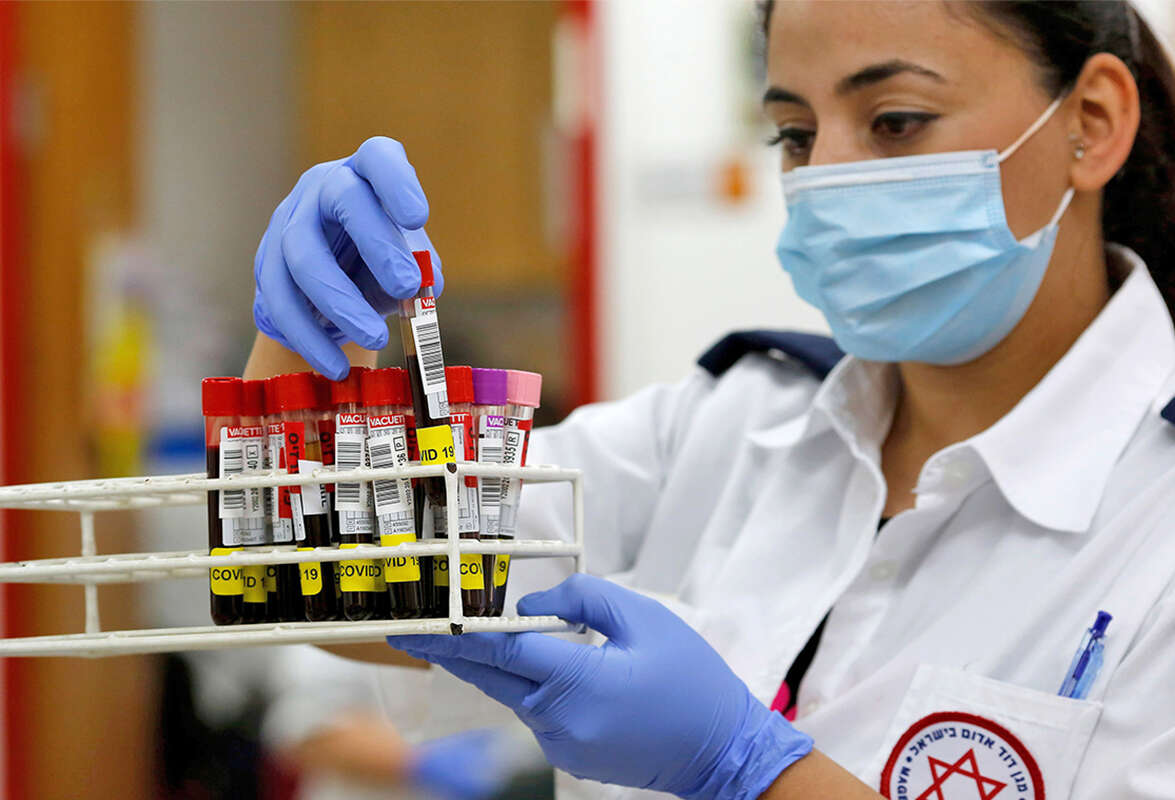
הטיפול בעירוי נוגדנים - עזר. נתונים מחקריים ראשוניים מישראל שאנו מפרסמים לראשונה, מראים שיפור במצבם של כשני שלישים מחולי קורונה שקיבלו עירוי נוגדנים שנלקחו מפלזמת הדם של מחלימים מהמחלה. בחודש וחצי האחרונים קיבלו 70 חולי קורונה בישראל ב־15 בתי חולים ברחבי הארץ טיפול בעירוי נוגדנים, רק 7 מהם נפטרו ורק שניים פיתחו תופעות לוואי בעקבות קבלת העירוי.
כמעט חצי שנה חלפה מהדיווחים על חולי הקורונה הראשונים בווהאן שבסין, ועדיין אין טיפול אחד יעיל נגד הנגיף. הטיפול בעירוי נוגדנים, שנשמרים בישראל בבנק הדם המרכזי של מד"א, נחשב לאחד הטיפולים נותני התקווה.
מהו הטיפול בנוגדנים? ומה הקשר בינו לבין המרוץ העולמי, הכולל גם את המכון הביולוגי, למציאת נוגדן אפקטיבי? טיפול בנוגדנים, שנקרא גם "חיסון פסיבי" לצורך מניעה וטיפול במחלות זיהומיות, החל כבר בתחילת המאה ה־20 ונעשה בו שימוש לטיפול במחלות כמו אבעבועות שחורות ואבולה. במחקרים נמצא כי בחולים במחלות ויראליות שונות בדרכי הנשימה, שקיבלו פלזמה ממחלימים, נרשמה ירידה בעומס הנגיפי בגופם וכתוצאה מכך נרשמה ירידה בתמותה.
עוד בנושא:
שיא נוסף בכמות הבדיקות לקורונה
גל שני? שלושה נפטרו מהנגיף במהלך השבת; 58 נדבקים חדשים בקורונה מהבוקר
טיפול בפלזמה עשירה בנוגדנים יכול להוות טיפול בפני עצמו. שלב מתקדם של הטיפול הוא איתור של נוגדן ספציפי שיעיל בטיפול בנגיף הקורונה, עריכת ניסויים וייצור שלו באופן המוני. מסלול כזה נעשה בימים אלו במכון הביולוגי בנס ציונה, שדיווח על איתור נוגדן שהראה יעילות בתנאי מעבדה, ובמקביל בעוד כמה חברות תרופות.
"הטיפול מבוסס על העובדה שבפלזמה של מחלימים יש נוגדנים שמערכת החיסון של הגוף מפתחת כנגד הנגיף, ואז אפשר לתת את הפלזמה הזו לחולים קשים שאין להם נוגדנים בזמן המחלה הקשה, ולעזור להם להתגבר על המחלה", מסבירה פרופ' אילת שנער, מנהלת בנק הדם של מד"א.

"למדנו בשבועות האלו שאם מחכים יותר מדי, עד למצב של תגובה סוערת של מערכת החיסון ונזק נרחב לריאה, זה כבר מאוחר מדי. יש לנו הרבה מחלימים בריאים שיכולים לתרום פלזמה, היו כמה מאמרים מסין שהראו שהטיפול עוזר, וב־1 באפריל התחלנו את הפרויקט הזה בישראל".
רופא או רופאה שיש להם מטופל מתאים פונים לוועדת מומחים למחלות זיהומיות, בראשות ד"ר יסמין מאור, מנהלת היחידה לטיפול ולמניעה של מחלות זיהומיות בוולפסון. אם הטיפול מאושר, החולה יקבל שני עירויי נוגדנים בהפרש של 24 שעות.
"אנחנו לוקחים את התרומה ממחלימים רק 28 ימים לאחר ההחלמה. עד כה אספנו תרומות מיותר מ־300 איש. ההתחלה היתה איטית יותר, וגל המחלימים הגדול יותר הוא עכשיו. המחלימים מגיעים לשירותי הדם של מד"א בתל השומר או למד"א ירושלים. מחברים אותם למכונה שיודעת לעשות תהליך של הפרדת הפלזמה מהדם. מדובר בתהליך שאורך 45 דקות, וכל תורם נותן שלוש מנות. ניתן לחזור על התרומה פעם בשבועיים", מתארת פרופ' שנער. לדבריה, כחלק מאסטרטגיית המוכנות לגל תחלואה שני בקורונה, נערכים בבנק הדם להכין מלאי של 5,000 עירויי נוגדנים.
לדברי שנער, מנתונים ראשוניים עולה שנצפה שיפור בקרב 49% מהמטופלים - חלקם שוחררו מבתי החולים, חלקם נגמלו מהנשמה. לגבי 19% מהמטופלים המעקב עדיין נמשך, ויש שבעה מטופלים שנפטרו. "התוצאות מדברות בעד עצמן והמגמה חיובית. הייתי רוצה לומר שהשיפור הוא רק בגלל הפלזמה, אבל חשוב לזכור שהמטופלים קיבלו טיפולים מכל הסוגים לקורונה".

"משאב לאומי"
בישראל התייחסו לתרומות הנוגדנים כאל משאב לאומי, וד"ר יסמין מאור מונתה לרכז את הטיפול ולהיות אחראית על המחקר. "עד כה נתנו את הטיפול כ'טיפול חמלה', ויש לנו אישור למחקר שכנראה יתבצע רק בהמשך, בגל השני. רוב החולים שקיבלו עד כה את הטיפול היו במצב קשה, כמחציתם היו מונשמים ומי שלא היה מונשם סבל מירידה ברוויון החמצן ומקוצר נשימה.
רושם הכללי שלנו הוא שיש שיפור במצב החולים. היה לנו רק מקרה אחד של תופעת לוואי חמורה ועוד מקרה של תגובה אלרגית. אף אחד מהחולים לא נפטר סביב הטיפול, אך חשוב לזכור שחלק מהחולים היו במצב מאוד קשה וידענו שהסיכוי שהטיפול יעזור להם לא גדול. כאשר חולים מונשמים זמן רב יש תהליכים גופניים נוספים שגורמים להידרדרות, ללא קשר למחלה, ולכן אנו צריכים להיות זהירים בהסקת המסקנות".
כמי שריכזה את הטיפול, ד"ר מאור קיבלה שיחות מרופאים וגם ממשפחות חולים בכל שעות היממה. "זו היתה עבודה של 24/7 בזמינות מרבית עם פרופ' אורן צמחוני מקפלן וד"ר יעקב חן ממשרד הבריאות. בחנו למי לאשר את הטיפול ולמי לא. הראייה שלי ושל משרד הבריאות היתה לייצר הרחבה של השירות הזה. שהטיפול יהיה זמין לכל בתי החולים בארץ. זה ממש משאב לאומי. מספר התורמים מוגבל, בטח בתחילת הדרך, כשהיו מעט מחלימים. היו ימים של יותר ביקוש מהיצע, אבל יש רוח התגייסות טובה במדינת ישראל".
יש גם מתנגדים
מי שלא התייחס לטיפול בנוגדנים כמשאב לאומי הוא מנכ"ל הדסה, פרופ' זאב רוטשטיין, שסירב לאורך כל משבר הקורונה ליישר קו עם הנחיית משרד הבריאות, וקיים איסוף נפרד של מנות הנוגדנים בבית החולים שלו.
בשלב מסוים ביקשו במשרד הבריאות מהדסה לחדול מהאיסוף העצמאי של מנות הדם ממחלימים.בהדסה המשיכו לדגום מחלימים במלונות ההחלמה, בבדיקות מטוש ולצידן בדיקות סרולוגיות, לאיתור נוגדנים בדם, וציינו כי הם לוקחים דגימות פלזמה רק ממחלימים עם רמות נוגדנים גבוהות, כך שהם מפיקים "נסיוב נוגדנים" טוב יותר מזה של מד"א.

לדברי פרופ' רוטשטיין, "בבדיקות שלנו רק ל־75% מהנבדקים יש רמת נוגדנים גבוהה. לא ידוע לי שבמד"א בודקים את רמת הנוגדנים, וזה אומר שרבע מהחולים שמקבלים תרומה מבנק הדם שלהם עלולים לקבל 'מים' ללא רמת נוגדנים גבוהה".
אבל מנתונים שנחשפים כעת, עולה כי העירויים שניתנו על ידי מד"א רחוקים מלהיות "מים", כפי שטען פרופ' רוטשטיין. "עשינו בדיקות בסיוע אוניברסיטת תל אביב ומצאנו שאצל 88% מהתורמים נמצאו נוגדנים בפלזמה. כלומר, אנחנו יודעים להגיד שהאנשים שהחלימו יצרו נוגדנים במרבית המקרים, ואלו נוגדנים ש'יודעים לעשות את העבודה'", אומרת פרופ' שנער.
רמות נוגדנים שונות
נתונים אמריקניים שפורסמו לאחרונה הראו ממצא דומה: במחקר שנערך בבית החולים "מאונט סיני" בניו יורק נמצא כי בבדיקות דם של 90% מתוך 1,343 מחלימים מקורונה נמצאו נוגדנים. ל־82% היתה רמת נוגדנים גבוהה ול־7% רמה נמוכה. נמצא שהנוגדנים התפתחו בין 5 ימים ל־70 יום מתחילת הופעת התסמינים. אצל מחצית מהנבדקים התפתחו נוגדנים בתוך 24 יום.
אבל היה גם המקרה של "חולה מספר 6", רוני בר גיל, שהגיע לתרום דם וגילה שאין בגופו נוגדנים, ולפיכך טען "לא הייתי חולה". איך דבר כזה קורה ומה המשמעות?
לדברי ד"ר מאור, "אנחנו יודעים שבדיקות הנוגדנים מפספסות בכ־15% מהמקרים. כל התחום הזה מתפתח, משבוע לשבוע יש לנו יותר אמצעים ושיפורים. לגבי חולה כזה יש אפשרות שגופו לא ייצר נוגדנים. אפשרות אחרת היא שהקיט שבו עשו שימוש לא מספיק רגיש. לא אני ולא אף אחד אחר יודעים להגיד אם הוא שלילי. ואנחנו גם יודעים שיש אנשים עם נוגדנים יותר אפקטיביים מאחרים".
לדברי פרופ' שנער, "יש לנו 12% מהתורמים שלא נמצאו אצלם נוגדנים ושאי אפשר להשתמש בתרומה שלהם. אנחנו מזמנים אותם בהמשך לבדיקה חוזרת כי אולי הם מייצרים נוגדנים יותר מאוחר. זו ביולוגיה ולא מתמטיקה. לא כל אדם מייצר נוגדנים. זה לא בהכרח אומר שהם לא היו חולים".
ד"ר מאור מוסיפה כי "מדינת ישראל נמצאת בחזית של העניין הזה. בישראל יש את אחד הריכוזים הגדולים של חולים שקיבלו טיפול בעירוי נוגדנים. כרגע כל העולם נמצא במרוץ לפיתוח טיפול. עירוי נוגדנים יהיה אסטרטגיה מצוינת עד שאסטרטגיות אחרות יהיו יעילות".
טעינו? נתקן! אם מצאתם טעות בכתבה, נשמח שתשתפו אותנו